Розацеа

Современная дерматология выделяет множество кожных патологий, но одной из самых сложных считается розацеа. Что представляет собою это заболевание? Как его можно распознать? Какие терапевтические методы являются самыми эффективными? Расскажем прямо сейчас.
Особенности
Розацеа или розовые угри это хроническая патология, которая в основном поражает лицо, но может переходить и на другие зоны (шею, волосистые участки головы, грудь, плечи, спину). Заболевание сопровождается заметным расширением капилляров, появлением образований, отечностью и покраснением кожи. Кроме того для него характерны эпизоды ремиссии и обострений. Розацеа у мужчин встречается реже это в основном женская болезнь, поражающая светлокожих европеек в возрасте от 30 до 50 лет.
Симптоматика розовых угрей в чем-то схожа с обычным акне, дерматитами и куперозом, но на самом деле между ними есть несколько важных отличий. Так, при куперозе эпидермис гладкий, а при розацеа - узловатый, с гнойничками и уплотнениями. Прыщики при угревой сыпи бывают как с белой, так и с черной точкой. При этой болезни они всегда светлые и воспаленные. Есть различия и в характере гиперемии: при акне краснеет только участок вокруг высыпаний, при розовых угрях - даже белки глаз. Также в обоих случаях наблюдается неровная текстура дермы, повышенная жирность, широкие поры, но при розацеа на ней четко видны кровеносные сосуды. К тому же угревая сыпь со временем исчезает, а розацеа перерасти» не получится.

Причины
Причины розацеа изучены не до конца, но дерматологи считают, что к ее развитию приводит одновременное присутствие нескольких предпосылок.
Внешние составляющие:
- Особенности питания в рационе много острых блюд с обилием специй;
- Кофе, чай и другие горячие напитки;
- Использование химического пилинга и агрессивной косметики;
- Продолжительный прием определенных препаратов;
- Посещение солярия, загар под открытыми солнечными лучами;
- Походы в баню, сауну и бассейн с хлорированной водой;
- Пребывание на морозе в ветреную погоду;
- Курение, злоупотребление спиртными напитками;
- Чрезмерные физические нагрузки;
- Стрессы.
Внутренние предпосылки:
- Эндокринные заболевания;
- Слабый иммунитет;
- Хронические проблемы ЖКТ;
- Различные поражения демодекоз, дерматит и т. д.;
- Расстройства нейровегетативного характера;
- Болезни периферической сосудистой системы;
- Генетическая предрасположенность многочисленные лабораторные исследования показали, что если у матери есть розацеа, то с большой долей вероятности она появится и у ребенка;
- Снижение тонуса кровеносных сосудов;
- Застой лимфы;
- Усиленная работа сальных желез;
- Гормональные сбои.
При наличии сразу нескольких состояний риск развития болезни увеличивается в несколько раз.
У большинства пациентов сосудистая розацеа впервые дает о себе знать в районе 28-35 лет. У подростков и детей она встречается крайне редко. В этом случае ее развитие связывают с гормонами. Также следует отметить, что розацеа у женщин старшего возраста (45-48) может быть вызвана наступлением менопаузы. Что примечательно, после 50 первичные признаки практически не диагностируются.

Симптоматика
Симптомы розацеа выглядят так:
- Эритема сначала эпизодическое, а затем стойкое покраснение центральной зоны лица (особенно щек). В зависимости от длительности заболевания пораженные участки кожи могут принимать самые разные оттенки от ярко-розового до синюшного;
- Сухость и повышенная чувствительность покровов;
- Красные или синеватые сеточки и звездочки располагаются вокруг крыльев носа;
- Папулы это плотные выступающие узелки розово-красного цвета. Бывают как единичными, так и множественными. Последние часто сливаются в одну неровную шелушащуюся поверхность;
- Пустулы небольшие пузырьки, образующиеся на месте папул. Содержат серозную жидкость, а после присоединения инфекции наполняются гноем;
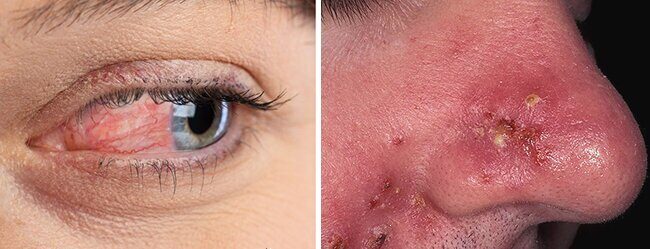
- Отечность, разрастание и уплотнение пораженных участков у некоторых пациентов они проявляются настолько сильно, что даже искажают черты лица. Речь идет об увеличении носа у представителей мужского пола - он становится бардовым и бугристым. Такое явление называют ринофимой.
В силу того, что патология затрагивает не только Т-зону, многие пациенты интересуются, как выглядит розацеа глаз и по каким признакам ее можно распознать. В этом случае опухают и шелушатся веки, а у края роста ресниц появляются корочки. Кроме того может возникать повышенная слезоточивость или же сильная сухость и ощущение инородного тела. Если состояние очень серьезное, может ухудшиться или же полностью пропасть зрение.
Что касается выраженного болевого синдрома, он не свойственен этой болезни, но иногда может присутствовать зуд, жжение, покалывание и дискомфорт во время прикосновений. При этом кожа с розацеей всегда горячая на ощупь. Чаще всего розовые угри то обостряются, то затихают.

Патогенез
На сегодняшний день механизмы развития этой болезни изучены не до конца. Однако многие считают, что основная роль в патогенезе розацеа отводится ангионеврозу, то есть нарушению тонуса кровеносных сосудов. Данная гипотеза объясняется тем, что появление гиперемии лица вызывает брадикинин. К слову, уровень этого вещества также повышается при климаксе и воздействии психологических или эмоциональных раздражителей на людей с неустойчивой психикой.
Также при розовых угрях отмечается активизация таких вазоактивных медиаторов воспаления, как серотонин, гистамин и простагландины. По данным некоторых опытов изменения в сосудах вызывают еще и кателицидины, особые белки, влияющие на внутреннюю оболочку капилляров и иммунную систему.
Регулярное пребывание под ультрафиолетовыми лучами также нарушает тонус сосудов, разрушает их клетки и делает стенки более хрупкими и атоничными. Кроме того УФ-облучение приводит к деградации волокон дермы, что повышает уязвимость эпидермиса к посторонним влияниям.
Немного другой механизм развития имеет розацеа, связанная с применением кортикостероидов местного назначения (особенно с содержанием фтора). Дело в том, что у людей с поверхностным залеганием мелких сосудиков подобные препараты всасываются намного быстрее. При этом сначала они оседают в расширенных фолликулярных устьях, а затем проникают в сальные железы. Применение таких медикаментов на постоянной основе истончает эпидермис, ухудшает его бактерицидные свойства и делает более уязвимым перед патогенными микроорганизмами они с легкостью проникают в глубокие слои дермы и запускают воспалительный процесс.
Самой опасной из всех бактерий считается Bacillus oleronius, выделяемая клещами рода демодекс. Именно она участвует в формировании папул и пустул. На втором месте значится эпидермальный стафилококк, который приводит к нарушению зрения и образованию пустулезных элементов. Если рассматривать причину отеков (лимфедема), утолщения кожных покровов и фиброзных изменений, их вызывает перманентное воспаление, связанное с недостаточно хорошей работой лимфы и мелких кровеносных сосудов.

Виды и стадии патологии
Болезнь розацеа развивается поэтапно. Рассмотрим главные особенности каждого из них.
Первый
Характеризуется периодическим покраснением центральной зоны лица например, после долгого пребывания на солнце или употребления горячей пищи. Иногда краткосрочная эритема появляется без определенных причин и так же резко проходит без малейшего следа.
Второй
Розацеа на лице распространяется на всю Т-зону. Стенки капилляров становятся тонкими и ломкими, что приводит к не проходящей артериальной гиперемии.
Третий и четвертый
Здесь на воспаленных зонах появляются крупные прыщи и папулы, на смену которым вскоре приходят пустулы.
Пятый
Это инфильтративно-продуктивная стадия, при которой к розовым угрям присоединяются осложнения. Кожа становится отечной и рыхлой, но при этом на ней заметны значительные уплотнения. Также у многих можно заметить фиброзные изменения.
Кроме этого врачи выделяют 4 формы болезни.
|
Формы |
Как себя проявляет? |
|
Типичные |
|
|
Эритематозная |
Эритема, отечность и дряблость. |
|
Папуло-пустулезная розацеа |
Мелкая сыпь. |
|
Фиматозная |
Бугры, разрастающиеся шишки. |
|
Офтальморозацеа |
Может развиться на любой стадии – в том числе и до видимых симптомов. Ее можно распознать по воспаленным векам и слизистым оболочкам, а также все время текущим слезам. |
|
Атипичные |
|
|
Гранулематозная |
Плотные гранулемы желтого цвета, после вскрытия и последующего заживления которых остаются рубцы. |
|
Конглобатная |
Большие узлы, нарывы с гноем. |
|
Галогеновая |
Спровоцирована приемом лекарств, содержащих много брома, йода и другой "химии". |
|
Стероидная |
Главный провоцирующий фактор - бесконтрольный прием стероидов. |
|
Грамнегативная |
Возникает из-за антибиотиков. |
|
Фульминантная |
Резкое возникновение отеков, гиперемии и гнойных гранулем. |
Первоначальная задача любого дерматолога правильно определить клиническую картину. Именно от этого критерия зависит выбор оптимального способа терапии и его результативность.
Возможные осложнения
Длительно протекающая кожная розацеа связана с рядом осложнений. Вместе с ней часто появляются следующие проблемы:
- Прогрессирующее снижение зрения объясняется наличием недолеченного кератита или офтальморозацеа;
- Гнойный сепсис. Особенно распространен дренирующий синус, возвышающийся над уровнем кожи и выделяющий гной. Это долгий вялотекущий процесс, способный осложнять конглобатную и фульминантную розацеа;
- Существенное ухудшение внешнего вида и искажение черт снижает качество жизни;
- Эмоциональные расстройства (включая депрессию) объясняются социальной дезадаптацией.
Диагностика
Диагностикой заболевания розацеа занимается дерматолог. Первичный прием у этого специалиста начинается с выслушивания жалоб, осмотра и оценки общего состояния. Во время разговора врач уточняет, когда были замечены первые признаки болезни, после чего она обостряется, лечился ли больной раньше.
После сбора анамнеза дерматолог выдает направление на анализ крови (расширенный и на маркеры системных патологий соединительной ткани). При наличии осложнений проводится консультация узких специалистов иммунолога, офтальмолога, аллерголога, отоларинголога и пр.
Обязательным признаком, которым врачи руководствуются при диагностике, является постоянная краснота лица в течение последних 3 месяцев, а также появление папул и/или пустул. К числу вспомогательных критериев относят поражение глаз, сухость и отечность, чувства покалывания и жжения, фиматоз, воспалительные бляшки. Чтобы поставить диагноз, достаточно наличия хотя бы 2 совпадений.
Для исключения других проблем со здоровьем и уточнения причин, которые привели к розацеа кожи, также могут проводиться дополнительные лабораторные или инструментальные исследования:
- Микроскопия кожного соскоба для обнаружения клещей, вызывающих демодекс;
- Конфокальная микроскопия посредством лазерного сканирования современный метод, демонстрирующий строение дермы до сетчатого слоя (до 400 микрометров) без нанесения микротравм. Благодаря ему можно провести подробный анализ клеток и микроскопических сосудов, расположенных в глубинных слоях эпидермиса, определить степень сухости и шелушений, подсчитать число живых особей демодексного клеща;
- Исследование внутреннего содержимого пустул на присоединение бактериальной микрофлоры;
- Допплерография используется для изучения микрогемодинамики кожи лица, позволяет отследить снижение скорости кровотока;
- УЗИ изучает структуру фиматозных образований и инфильтратов, определяет толщину кожных слоев.

Терапия
Лечение розацеа предполагает наблюдение больного и у других специалистов терапевта, гастроэнтеролога, эндокринолога, психотерапевта, офтальмолога. Все сопутствующие болезни также требуют оперативного вмешательства. Учитывая тот факт, что розовые угри носят хронический характер, вылечить их полностью невозможно. В этом случае все терапевтические меры направлены на достижение нескольких целей:
- Максимальное улучшение внешности уменьшение покраснения и количества прыщиков;
- Замедление прогресса и продление ремиссии;
- Профилактика обострений.
По версии одного из врачебных американских соообществ залогом успешной борьбы с данной проблемой является умение больного ухаживать за собой и корректировать привычный образ жизни. Что касается самой терапии, она проводится 2 методами.
Медикаментозный
Необходим для купирования воспалительного процесса, подсушивания пузырьков, устранения зуда. Чаще всего назначают:
- Антибиотики тетрациклиновой группы, изотретиноин (нельзя при беременности), метронидазол и макролиды;
- Успокоительные;
- Ангиостабилизирующие медикаменты эрготамин, ксантинол никотинат, алкалоиды белладонны и др.;
- Искусственную слезу;
- Местные лекарства в виде кремов, эмульсий и мазей.

Немедикаментозный
Входит в комплексную схему, может применяться на всех 5 этапах. Предусматривает применение аппаратных процедур, соблюдение диеты и работу с психологом:
- IPL (воздействие вспышками света высокой интенсивности);
- Микротоки;
- Криотерапия;
- Диетотерапия;
- Психотерапия.
Однако лучше всего розовые угри лечатся лазером. Проникая на глубину до 2 мм, лазерный луч оказывает мощный антибактериальный и антисептический эффект. Он фактически выжигает поврежденные клетки, приводит в норму кровоток и стимулирует образование новой здоровой кожи. Эта процедура считается обязательной при лечении папуло-пустулезной, телеангиоэктатической и эритематозной формы она позволяет избавиться от сосудистых нарушений и добиться длительного улучшения.
Лазерная терапия может проводиться как при обострении, так и в состоянии ремиссии. Положительный результат наблюдается в обоих случаях. Однако проведение подобных манипуляций нуждается в восстановительном периоде. Дело в том, что после воздействия лазера кожа сильно покраснеет и покроется корочками. Эти проявления пройдут примерно через 7 дней поверхность эпидермиса полностью восстановится, воспаления утихнут, а лицо приобретет более эстетичный вид.
Для достижения ожидаемого эффекта понадобится 4-5 сеансов лазерной терапии (этого достаточно даже в самых запущенных ситуациях). Промежуток между ними составляет 2 недели. Первые изменение будут заметны сразу.
К числу других преимуществ, которыми обладает лазерная терапия в лечении розацеи, можно отнести:
- Точечное воздействие лазерного луча он не трогает здоровые ткани;
- Безопасность для здоровья лазер не вредит желудку, печени и других органам, страдающим от медикаментов;
- Высокая эффективность аппарат позволяет избавиться от любой формы и стадии болезни.

Профилактика болезни
Если у пациента нет тяжелых осложнений, прогноз вполне благоприятный он сможет самостоятельно контролировать протекание болезни и не допускать ее обострения. Однако для достижения стойкой ремиссии и замедления прогресса необходимо не только придерживаться всех рекомендаций врачей, но и соблюдать основные профилактические меры. Итак, что можно и что нельзя при розацеа? Вот лишь несколько проверенных советов:
- Если обострение связано с погодными условиями, ограничьте период нахождения на сильном ветре и морозе;
- При высокой чувствительности к ультрафиолету откажитесь от походов в солярий и старайтесь меньше гулять под открытым солнцем. Летом стоит носить солнцезащитные очки и широкополые головные уборы, а также пользоваться хорошим и безопасным СПФ;
- Не посещайте сауны и бани, не принимайте слишком горячую ванну и душ;
- Если ваша работа связана с сильной жарой (например, пекарня или металлургическая промышленность), то лучше ее сменить;
- Планируя отпуск, отдавайте предпочтение странам с прохладным и мягким климатом;
- Следите за уровнем влажности и показателями температуры в помещении;
- Пересмотрите пищевые привычки уберите из рациона жирное, острое, жареное, пряности, старайтесь употреблять пищу и напитки не горячее 36°С. К числу запрещенных продуктов также относят имбирь, гвоздику, чай, тмин, баклажаны, шпинат, лук, кофе и редис;
- Забудьте о курении и алкогольных напитках;
- Если обострение розовых угрей связано с приемом медикаментов, спросите у лечащего врача, чем их можно заменить.
Не меньшую роль играет и уход при розацеа. Откажитесь от проведения агрессивных косметологических процедур растираний, согревающих и паровых масок, различных пилингов, дермабразии. Замените их максимально мягкими и щадящими средствами без спирта, ментола, детергентов, эфирных масел и других раздражающих компонентов. Обязательно увлажняйте кожу и используйте домашние маски или тоники на основе отваров трав.
Еще одним важным условием для терапии и профилактики розацеа является соблюдение норм личной гигиены. Дерматологи настаивают на частой смене и проглаживании постельного белья (особенно наволочек), наличии отдельного полотенца, а также применении одноразовых салфеток.

Лечение розацеа в клинике Лазер Плюс»
Клиника косметологии Лазер Плюс» предлагает эффективное лечение розацеа с помощью инновационных лазерных препаратов. Огромный опыт работы и современный подход к терапии позволяют нашим специалистам браться даже за самые тяжелые и запущенные клинические случаи. Лечение проводится на аппарате EXOTHERME C4+, который быстро устраняет сосудистые звездочки, красные пятна и капиллярную сетку. С его помощью вы сумеете вернуть коже привлекательный внешний вид, не прибегая к хирургическому вмешательству. Процедура безболезненна, не требует реабилитации, не имеет побочных действий. Положительный эффект виден уже после первого сеанса. Чтобы уточнить детали и записаться на прием для лечения розацеа, звоните по телефонам +79882443009, 88612443009 или закажите обратный звонок.
